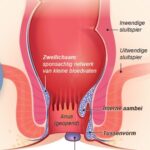
Aambeien (hemorroïden) zijn uitgezakte zwellichamen dicht bij de anus. Als de aambeien vanzelf zijn overgegaan, kan er soms een huidflapje achterblijven (skin tag of mariske).
Wat zijn aambeien?
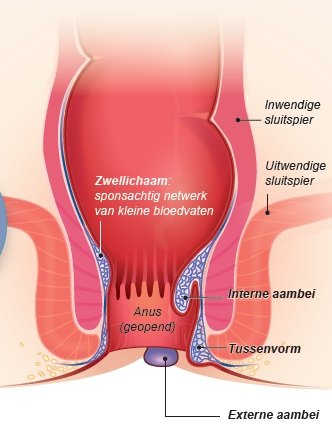
Net boven de anus (het poepgat) bevindt zich op een aantal plaatsen een sponsachtig netwerk van kleine bloedvaten onder het slijmvlies, de zogenaamde zwellichamen. Ze liggen als kussentjes tegen elkaar aan, zodat de anus waterdicht afgesloten kan worden. Als er voortdurend druk op de bloedvaten staat, kunnen ze uitrekken en uitzakken. Dit gebeurt bijvoorbeeld tijdens persen of tijdens de vergevorderde zwangerschap. Aambeien of in medische termen hemorroïden zijn uitgezakte zwellichamen. Soms gaan ze vanzelf weg, soms ook niet. Ze kunnen uitwendig (aan de buitenkant) of inwendig (aan de binnenkant) of zowel uit- als inwendig zitten. Uitwendige aambeien herkent u als een zacht, pijnlijk bultje of uitstulping aan de buitenkant van de anus. Een naar buiten gezakte aambei gaat aanvankelijk vanzelf weer terug. In een later stadium moet u hem naar binnen terugduwen.
Aambeien zijn niet gevaarlijk of besmettelijk, maar veel mensen hebben er in hun dagelijkse leven last van.
Bekijk onze informatiefilm over aambeien:
Klachten bij aambeien
Aambeien kunnen de volgende klachten geven:
- Anaal bloedverlies; Aambeien kunnen bloeden. Meestal zit er dan na de ontlasting helderrood bloed op de ontlasting of op het WC papier. Soms druppelt er ook bloed tijdens het ontlasten in de WC pot. Niet alle bloedingen uit de anus zijn het gevolg van hemorroïden, dus het is belangrijk dat u niet met deze klacht door blijft lopen zonder een arts te raadplegen.
- Anale pijn; Een aambei kan pijnklachten geven als de aambei bijvoorbeeld tijdens de ontlasting naar buiten komt en vervolgens weer naar binnen schiet. Ook kan zich in een aambei plotseling een bloedstolsel vormen. Dit noemen we een getromboseerde aambei of (peri-)anale trombose. Bezoek onze informatie pagina over een getromboseerde aambei.
- Anale jeuk; Aambeien kunnen ook klachten van anale jeuk geven. Dit kan komen doordat de sluitspier niet meer volledig afsluit en darmslijm of dunne ontlasting uit de anus lekt. De huid rondom de anus kan hierdoor geïrriteerd zijn.
- Drukkend, branderig gevoel na de stoelgang; Soms zijn aambeien zo gezwollen dat ze naar buiten puilen. Dit veroorzaakt een drukkend gevoel, vooral tijdens en na de stoelgang. Het zogenaamde ‘prolaps gevoel’. Dit is een gevoel alsof er iets naar buiten komt en dat u dat moet terugduwen.
- Hygiënische problemen, zoals vegen in de onderbroek.
Bloed bij de ontlasting wordt meestal veroorzaakt door inwendige of uitwendige aambeien. Bloedverlies uit de anus kan echter ook komen door een fissuur, een abces, een poliep of wat anders. Raadpleeg uw huisarts als u langere tijd klachten heeft en:
- ouder bent dan 45 jaar;
- familieleden hebt met darmkanker;
- het bloedverlies niet overgaat na eenvoudige maatregelen.
Als aambeien onbehandeld blijven kunnen de volgende symptomen en klachten ontstaan:
- Afgeknelde uitgezakte hemorroïden (graad 4): Indien de inwendige aambeien buiten de anus hangen en worden afgekneld, kan een acute situatie ontstaan waarbij veel pijn ontstaat.
- Verzakking van de darmwand (hemorroïdale prolaps): Er kan voortdurend slijmvlies naar buiten hangen (zonder afknelling) en daardoor ongewenst verlies van ontlasting of slijm (incontinentie) optreden.
Oorzaken van aambeien
Aambeien zijn uitgerekte bloedvaten. Aambeien ontstaan wanneer er te veel druk is op de aders bij de anus. Deze zwellen dan op en rekken uit. De oorzaak van te hoge druk kan zijn:
- Persen; Als de ontlasting te hard is of u geen aandrang hebt maar toch perst, komt er te veel druk op de aders boven de anus. De ontlasting kan hard worden doordat u te weinig vezels eet, te weinig drinkt of te weinig beweegt. Bepaalde medicijnen kunnen ontlasting ook hard maken.
- Ophouden van de ontlasting; Als u ontlasting ophoudt, hoopt de ontlasting zich op in de endeldarm. De druk in de aders boven de anus neemt daardoor toe. Het is dus goed om alleen te ontlasten bij aandrang en het niet uit te stellen.
- Chronisch hoesten; Tijdens het hoesten komt er veel druk op de bloedvaten te staan en neemt ook de druk in de aders boven de anus toe.
- Langdurig staan zitten; Bij lang staan zonder te lopen of veel zitten, is er constant een hoge druk op de anus.
- Zwangerschap en bevalling; Tijdens de zwangerschap en de bevalling, neemt de druk in de bloedvaten toe. Vrouwen hebben hierdoor een verhoogd risico op aambeien.
- Stress; Stress kan voor spijsverteringsproblemen en een overactieve bekkenbodem zorgen. Daardoor kunnen aambeien ontstaan.
Wat kunt u zelf doen tegen aambeien?
Hieronder leest u wat u zelf kunt doen om pijn of ongemak bij de stoelgang te voorkomen. Deze adviezen zijn voor iedereen zinvol. Ook als u geen klachten heeft.
Gezonde stoelgang
Zorg voor zachte ontlasting. Het is belangrijk dat uw ontlasting zacht is en bij voorkeur maar één of twee keer per dag komt. Door regelmatig te bewegen wordt de darmbeweging gestimuleerd en kunt u verstopping voorkomen. Als u veel zit of lang achter elkaar staat, is de kans op verstopping groter. Een vezelrijk dieet helpt de ontlasting zacht te houden omdat vezels water aantrekken. Laxeermiddelen maken de ontlasting dunner waardoor de ontlasting makkelijker naar buiten komt. Soms lukt het echter niet om alles in een keer kwijt te raken en moet u daardoor vaker dan één keer per dag ontlasten.
Bekijk ook onze informatiefilm over gezonde ontlasting:
Vezelrijke voeding
Vezels nemen vocht op en hierdoor blijft de ontlasting zacht en soepel. Groente, fruit en volkorenproducten bevatten veel vezels. Per dag heeft een volwassene 30 tot 50 gram voedingsvezels nodig. Daarnaast is 2 liter vocht per dag noodzakelijk voor het goed functioneren van de darmen.
Om te berekenen hoeveel vezels u per dag eet, kunt u deze vezeltest doen: Vezeltest
Bekijk onze informatiefilm met adviezen over vezelrijke voeding:
Gezond toiletgedrag
- Ga alleen bij aandrang naar het toilet en pers niet als u geen aandrang heeft.
- Neem een juiste WC houding aan: ga ontspannen zitten met een licht gebogen rug en uw voeten op een voetenbankje. Hierdoor zijn uw knieën hoger dan uw heupen en heeft de endeldarm de juiste positie waardoor het ontlasten makkelijker is.
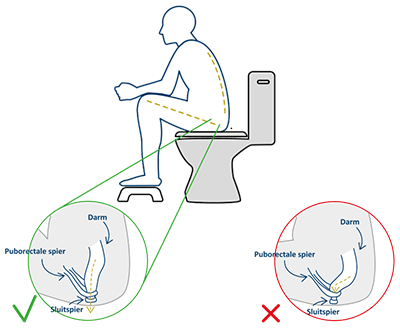
- Neem de tijd, maar blijf niet te lang zitten (maximaal 5 minuten).
- Zorg ervoor dat uw kleding nergens knelt. Ook niet bij uw knieën of enkels.
- Ontspan uw buikspieren en zet uw buik uit als u inademt.
- Trek de kringspier en bekkenbodemspier niet aan tijdens de ontlasting.
- Merkt u dat het ontlasten moeilijk gaat? Ga dan niet hard persen, maar adem rustig. Komt de ontlasting dan nog niet? Sta dan op en ga wat anders doen. Ga pas opnieuw naar de wc als u duidelijke aandrang voelt.
- Heeft u na het ontlasten het gevoel alsof er iets is achtergebleven? Ga dan niet hard persen. Sta op en beweeg. Wacht tot u opnieuw duidelijk aandrang voelt. Ga dan opnieuw op de WC zitten.
Bekijk ook onze informatiefilm over de juiste WC houding:
Onderzoek en diagnose bij aambeien
Op grond van uw verhaal, het lichamelijk onderzoek en een proctoscopie kan de diagnose hemorroïde vaak gesteld worden. Soms is het nodig om een kijkonderzoek van de gehele dikke darm (coloscopie) te doen om andere oorzaken uit te sluiten.
- Lichamelijk onderzoek: De arts bespreekt eerst met u uw klachten en zal daarna lichamelijk onderzoek, een rectaal toucher, doen. Bij dit onderzoek voelt de chirurg met de wijsvinger in de anus naar de functie van de kring- en bekkenbodemspier en eventueel voelbare afwijkingen in de anus en endeldarm, zoals een poliep of tumor.
- Proctoscopie: kijkonderzoek in het laatste stuk van de endeldarm en de anus. Hierbij kan worden vastgesteld of er aambeien of andere afwijkingen aanwezig zijn.
Bekijk de informatiepagina over de onderzoeken.
Behandelen van aambeien
Veel patiënten hebben baat bij de tips die hierboven gegeven worden om klachten te voorkomen. Heeft u een aantal keren last gehad of blijven de klachten toch aanhouden, dan is verdere en andere behandeling nodig om de aambeien te verwijderen.
Rubberbandligatie
Bij rubberbandligatie (ook wel RBL of behandeling met elastiekjes genoemd) wordt de aambei afgebonden door een rubberbandje. Op die manier wordt op natuurlijke wijze een litteken gemaakt. Het ringetje en het afgestorven bolletje weefsel worden met de ontlasting mee uitgescheiden. Na de ingreep kunt u bloedverlies hebben, dat kan soms tot 2 weken aanhouden. Er treden zelden complicaties op. Zie ook onze patiëntenfolder: Rubberbandligatie (Nederlands), Rubberband ligation (English)
Sclerotherapie
Bij sclerotherapie wordt in de aambei de vloeistof aethoxysclerol gespoten die zorgt dat de aambei verschrompelt. Zie ook onze patiëntenfolder: Sclerotherapie (Nederlands), Sclerotherapy (English)
Marisectomie (verwijderen van een huidflapje, skin tag of mariske)
Het huidflapje, skin tag of mariske wordt na plaatselijke verdoving weggesneden. De wond wordt meestal met oplosbare hechtingen gesloten. Zie ook onze patiëntenfolder: Excisie onder lokale verdoving (Nederlands), Excision skintag under local anesthesia (English)
Hemorroïdopexie
Via de anus wordt rondom overtollig slijmvlies verwijderd door het op te binden met hechtingen. Het overtollig slijmvlies sterft af en wordt langs natuurlijke weg afgevoerd. Zie ook onze patiëntenfolder: Operatie hemorroidopexie (Nederlands), Hemorroidopexy (English)
Hemorroïdectomie
De aambeien worden chirurgisch weggenomen, maar er wordt zo min mogelijk slijmvlies weggenomen om incontinentie klachten dan wel vernauwing van de anus te voorkomen. Zie ook onze patiëntenfolder: Operatie hemorroidectomie (Nederlands), Hemorroidectomy (English)
Mogelijke complicaties na behandeling van aambeien
Aan de behandeling van aambeien kunnen soms complicaties verbonden zijn. De meest voorkomende zijn:
- Bloedverlies
Bloedverlies treedt vaak op na de behandeling van aambeien, maar is bijna nooit ernstig en gaat meestal vanzelf over. Indien u bloed verliest en twijfelt vragen wij u telefonisch contact op te nemen met ons. - Incontinentie
Hier bestaan veel fabeltjes over. Normaal gesproken zou incontinentie niet op moeten treden na een operatie. Dit risico bestaat wel als de sluitspier al minder goed werkt door een bevalling, eerdere operatie of bestraling. Een gespecialiseerd arts zal dit vooraf altijd controleren. - De klachten komen terug (recidief)
De kans dat aambeien na de operatie terugkomen is kleiner als de stoelgang normaal is en u niet hoeft te persen naast de andere adviezen welke wij u meegegeven.